当院で行っている胸腔鏡手術について
大分県立病院ニュース
2019年05月20日
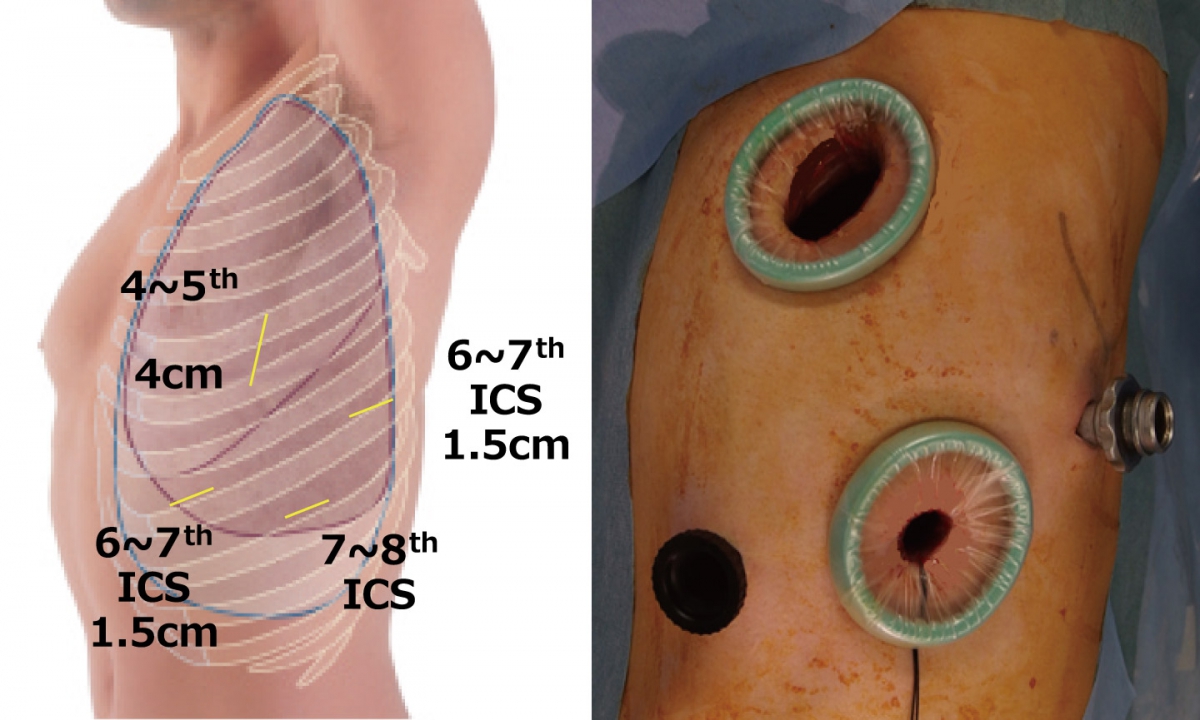
胸腔鏡手術では、基本的に1か所の小切開創(約4cm)と3か所の穴(約1.5cm)の計4か所の傷を使って手術を行います。患者さんの骨格や、手術する肺の場所(上葉、下葉など)で傷の場所は多少変わりますが、概ね右図の通りです。ひとつの穴から内視鏡を挿入してテレビモニターに映し、残りの小切開創および穴から手術器具を挿入して手術を行います。手術中のほぼすべての操作はモニターを見ながら行います。
メリット
- 開胸手術より痛みが少ない
- 胸の筋肉を切る範囲が小さいため呼吸機能の損失が少ない
- 手術を担当する医師全員で同じ視野を共有することにより手術操作のダブルチェック~トリプルチェックが可能 → 解剖学的な誤認や危険な操作を回避できる、独りよがりの手術になりにくい、など
- 胸腔鏡で拡大してモニターに映し出される → 細かい解剖(組織や血管などの構成)まで把握できる
デメリット
- 胸腔鏡で拡大して見る分、見える範囲が狭くなる
- 操作に制限があるため、大きい腫瘍やリンパ節転移を有する肺がんには不向き
- 高度な癒着や予期しない出血に対して、開胸手術よりも適切な判断と対応が必要
上記のデメリットをメリットが上回るようにするためには、医師が十分な経験を積み、様々なコツと落とし穴を熟知しておく必要があります。当院では、比較的サイズが小さく、リンパ節転移や周囲臓器への浸潤がなさそうな肺がんを適応としています。2018年4月~2019年3月に原発性肺がん69例中、胸腔鏡下肺切除術57例に行いました(小開胸併用症例は除く)。50例は胸腔鏡で完遂、7例は小開胸または標準開胸に移行しました。理由は、癒着7例(リンパ節の固着を含む)でした。輸血を要した症例が1例(血行再建を要した症例)、手術関連死亡(30日以内死亡)0例、術後在院死亡0例、90日以内死亡1例(他病死)でした。
今後も、安全性を最優先事項とし、ひとりひとりの患者さんに最適な手術を提供する手段のひとつとして胸腔鏡手術を活用して参ります。気になる点、疑問点などがありましたら、いつでもご相談下さい。
(呼吸器外科 部長 蒲原涼太郎)
※掲載内容の詳細は各科外来・各病棟でお尋ねください。